ここからヘッダーメニューです。 ここまでヘッダーメニューです。
ここからサイト内検索です。
ここから共通メニューです。 ここまで共通メニューです。
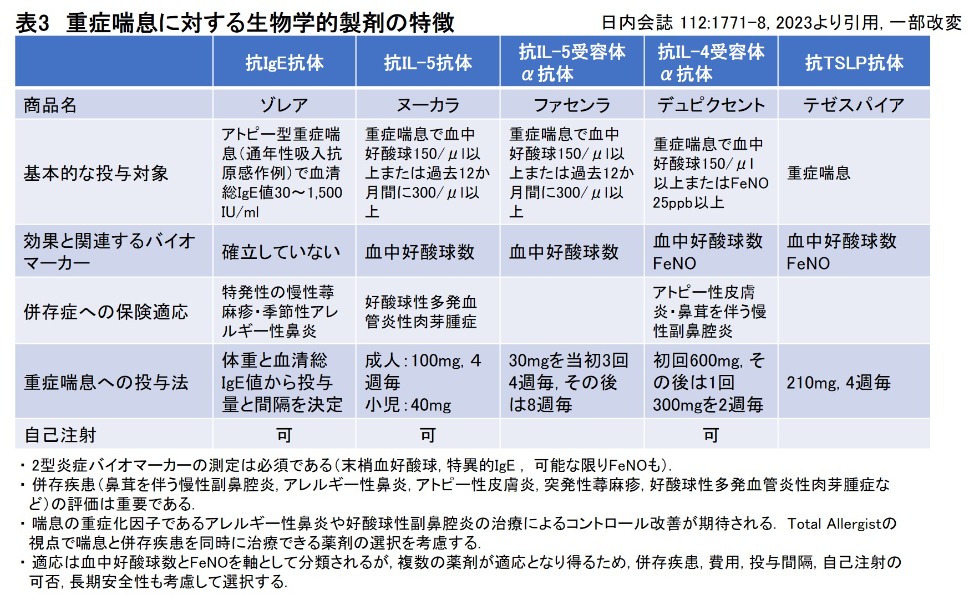
気管支喘息は、気道に炎症を持っていること(気道の慢性炎症)、そのために気道が健常者に比べて、さまざまな刺激に敏感になっていること(気道過敏性)、そしてその結果、気道が狭くなること(気道狭窄・気流制限)、これら3つの特徴を持っている病気です(図1)。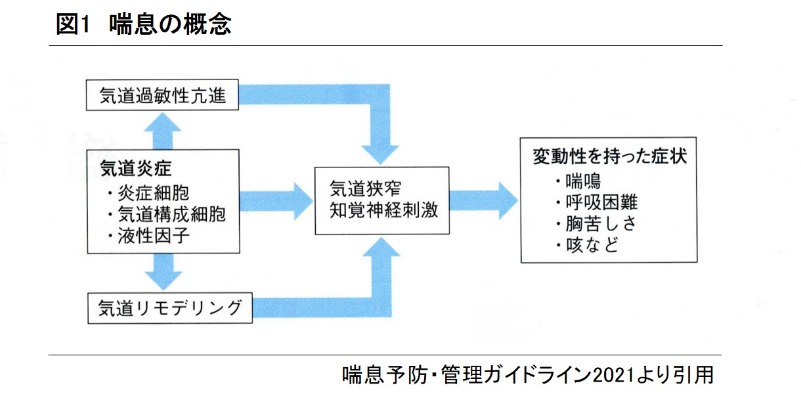
気道に浸潤したリンパ球・好酸球・好中球・肥満細胞などのさまざまな炎症にかかわる細胞と(図2)、それらの細胞から放出されるサイトカインなどの化学伝達物質が、気道の炎症に関与することが分かっています。化学物質により気道平滑筋が収縮し、気道粘膜がむくみ、気道が狭くなります。その結果、狭くなった気管支内腔に喀痰などの分泌物がつまり、息を吐くことが出来なくなり、咳や呼吸困難を起こします。
気管支喘息の原因(=危険因子)は実にさまざまです。個体因子と環境因子が複雑にからみあって発病します。アトピー素因とはアレルゲン(アレルギーを生じる物質)に反応してIgE抗体を産生しやすい素因があることをいいます。性別では、小児喘息は男児に多くみられますが、成人喘息は女性に多くみられます。
環境因子ですが、気管支喘息の発病に関わるアレルゲンで最も重要なものはハウスダスト、ダニであり、それ以外にカビ類、花粉、ゴキブリなどの昆虫、ペットなどがあげられます。環境因子として最近注目されているのが、喫煙、そしてPM2.5などの大気汚染物質です。

繰り返し起こる咳、発作性の呼吸困難、胸苦しさ、喘鳴(息を吐くときに”ゼーゼー”、”ヒューヒュー”という音がする)、痰が出ることが特徴的です。特に夜間や早朝に症状が出現することが多いです。また、季節の影響も受けやすく、朝晩の気温差が大きい季節によく出現します。発作がない状態では症状は消失しますが、重症喘息では常に症状が存在することもあります。
典型的な発作を繰り返す場合には、診断は難しくありません。症状以外で重要な検査所見として、気道可逆性試験による可逆性気流制限の有無の確認、気道過敏性試験による気道収縮反応の亢進の確認、呼気中一酸化窒素(NO)濃度測定などによる好酸球性気道炎症の確認、さらに症状が他の心肺疾患によらないことを確認することで、喘息の診断を行っていきます。

気管支喘息の治療薬は、長期管理薬と、発作を抑えるために短期的に使用する発作治療薬に分けられます。発作時には、気管支拡張剤である短時間作用性β2刺激薬(SABA)の吸入や、アミノフィリン製剤の点滴、ステロイド薬の点滴を使用します。発作をおこさないようにするために、重要なのは長期管理薬です。強力な抗炎症作用をもつ吸入ステロイド薬(ICS)が、軽症から重症に至る気管支喘息に広く使用されています。喘息治療の第一選択薬であり、最も効果的で、経口ステロイド薬に比べて全身的な副作用が少ないのが特徴です。経口ステロイド薬は、重症喘息において使用されることがあります。
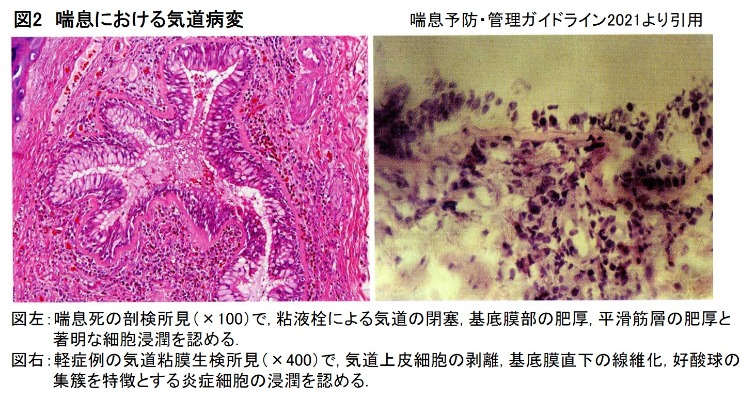
その他の長期管理薬として、気管支拡張作用のある吸入薬、貼付薬、経口薬などの長時間作用性β2刺激薬(LABA)、テオフィリン徐放製剤、ロイコトリエン受容体拮抗薬(LTRA)などがあります。ICSだけで効果不十分な場合、他の長期管理薬を1剤、あるいは複数併用します(図3)。
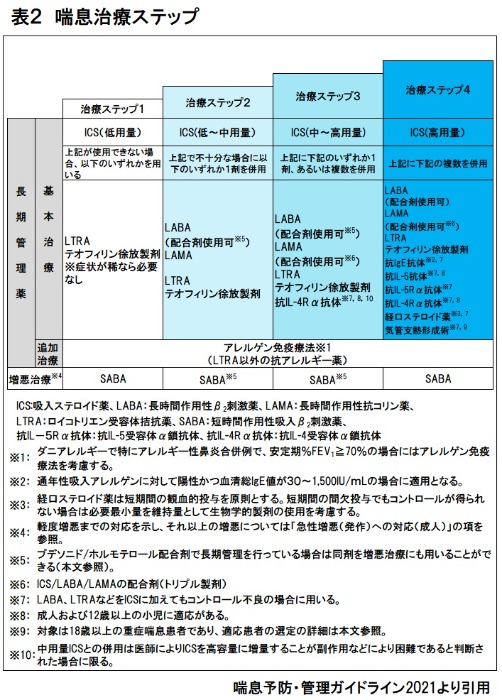
最近では、ICS、LABA、LAMAの3剤の配合剤(図4)も、適応となる症例では使用されています。なお、重症喘息において生物学的製剤とよばれる注射剤が使用可能となっており、我が国では現在5種類の製剤が使用されていますし(表3)、生物学的製剤が適応とならない症例は、専門施設において気管支熱形成術という治療が行われることもあります。
治療により、症状・増悪がなく、運動を含め、健常人と変わらない日常生活が送れる状態に持ち込むことが最大の目標です。