ここからヘッダーメニューです。 ここまでヘッダーメニューです。
ここからサイト内検索です。
ここから共通メニューです。 ここまで共通メニューです。
パーキンソン病は1817年にイギリスの医師パーキンソンにより、筋肉の硬直と振るえを特徴とする病気として最初に報告され、当時は”振戦麻痺”と呼ばれました。振戦とは振るえのことです。その後フランスの神経内科医シャルコーにより、第一発見者の名前をとってパーキンソン病と名付けられました。
この病気は、脳幹(大脳と脊髄を結ぶ神経の幹)の上端にある中脳の神経細胞が減少していく疾患です。中脳の中でも黒質と呼ばれる場所の神経細胞が消失していきますが、その際にレヴィ小体という異常な構造物が神経細胞内に出現することが知られています。この神経細胞は長い突起をのばし、大脳の線条体と呼ばれる場所にドパミンという物質を運んでおり、パーキンソン病ではこの神経細胞が消失することから、脳はドパミンが不足した状態に陥っています。
線条体や黒質は大脳基底核と呼ばれ、人間の運動や姿勢の調節、筋肉の緊張、歩行の制御に重要な役割を持っているため、ドパミンが欠乏するとパーキンソン病の様々な症状が出現することになります。大脳皮質(大脳の表面)には異常が及ばないので、パーキンソン病では知能が低下することは原則的にはありませんが、レヴィ小体が脳幹以外の大脳皮質にも出現する場合があって”レヴィ小体病”と呼ばれますが、この場合は認知症や幻覚などの症状を伴います。
パーキンソン病では、動作が緩慢になり、姿勢が前方に傾き、歩行が小刻みになる、手足の振戦、四肢が固く動きにくくなる(筋肉の緊張が高まることによるもので固縮(こしゅく)といいます)、姿勢を維持する反射の障害が生じ転びやすくなる、といった症状がみられます。振戦はパーキンソン病の代表的な症状ですが、安静時にみられることが特徴で、指で丸薬を丸めるような動作に似てみえることがあります。
このほか、パーキンソン病ではまばたきが減り表情が乏しくなり、仮面様顔貌と言われる硬い表情になります。話し方も小声で単調になります。手足の筋緊張の異常により痛みを伴うこともあります。症状は左右差があるのが一般的で、たとえば左手の振るえ、動かしにくさから発症したり、歩行の際に一方の手の振りが減少していたりします。また自律神経にも異常をきたし、便秘や頻尿、起立性低血圧などをしばしば合併します。
一般的には中年以降に男女かかわらず発症し、日本では10万人に70人程度とされ、欧米の100-150人よりは少ないと言われますが、神経内科の診療においてはごく一般的な病気です。遺伝性、若年性のパーキンソン病が稀にみられますが、普通は遺伝性ではありません。またこの病気は不思議なことに病気になりやすい性格があると言われており、実際、真面目で几帳面、融通がきかないといった性格の方に多く発症し、また喫煙者では少ないことが知られています。
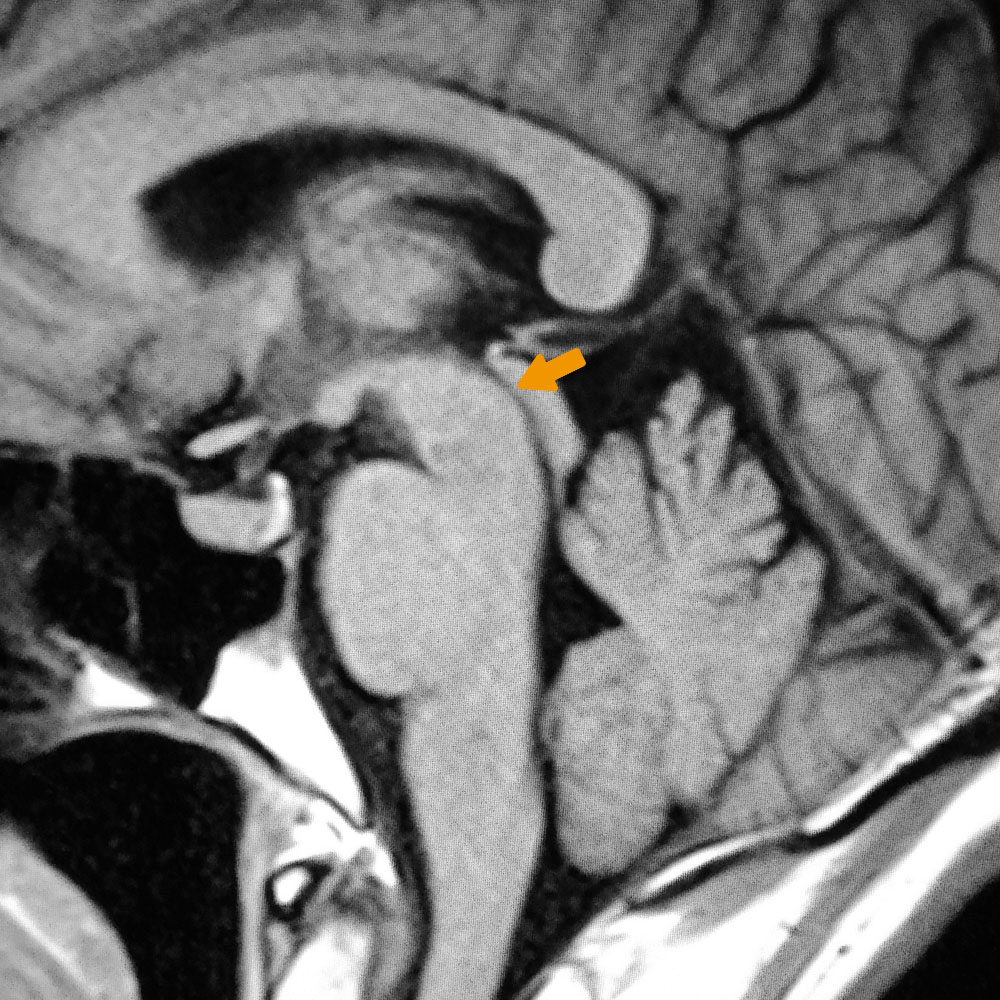
図1 パーキンソン病のMRI画像
中脳の委縮がみられない
パーキンソン病は採血やMRIなどの一般的な検査で特徴的な異常はなく(図1)、症状、診察所見、進行性の経過などをふまえ、パーキンソン病と似た症状を来す他の疾患ではないことを確認し、さらにパーキンソン病治療薬の有効性などから総合的に診断がなされます。
パーキンソン病と類似した症状を呈する病気を総称してパーキンソン症候群と呼びますが、この中には進行性核上性麻痺、脊髄小脳変性症などの神経難病、薬剤の副作用(薬剤性パーキンソン症候群)、正常圧水頭症、脳腫瘍、中毒(一酸化炭素、マンガン)、脳炎後遺症、外傷後遺症などが含まれます。神経内科医の診察所見、MRIなどの画像診断などから総合的に考えて、これらの疾患と区別します。
当院では、アイソトープと呼ばれる微量の放射能を注射して心臓の交感神経の働きを調べたり(図2)、大脳基底核の機能を評価する検査(DATSCAN:図3)を行うことで診断、病状評価の一助にしています。
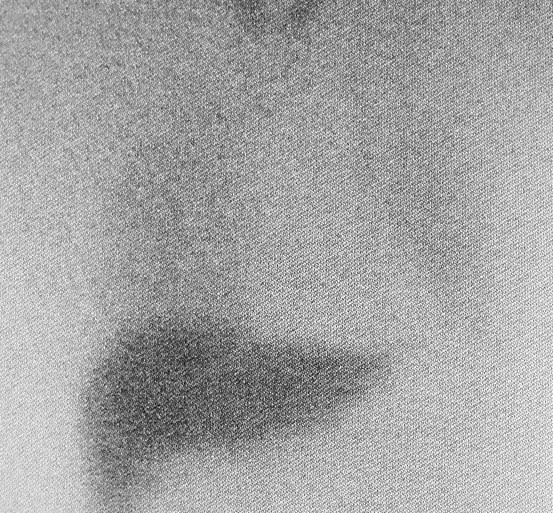
図2 心臓の自律神経の働き
(MIBG心筋シンチ)
パーキンソン病では自律神経機能の低下を
反映して心臓の部分が白く抜けてしまう
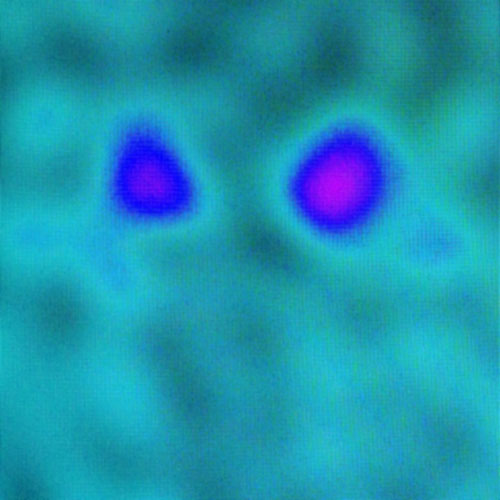
図3 パーキンソン病の大脳基底核機能検査(DATSCAN)
左側(患者さんの右脳)の機能低下が
著しく、左手足に症状が強い
パーキンソン病の治療には薬物療法、リハビリテーション、特殊な外科治療などがありますが、現時点ではパーキンソン病の進行をとめたり、きれいさっぱり治してしまう根本的な治療はなく、投薬やリハビリにより症状を和らげて日常生活を送れるよう調整します。以下に主な治療薬について述べます。
ドーパはパーキンソン病患者さんの線条体で不足しているドパミンを補充する目的で投与します。ドパミンそのものは内服しても脳に取込まれませんが、ドーパは取込まれてドパミンに変化し、効果が現れます。ドーパは速効性がありパーキンソン病の治療薬の主役といえる薬剤で、この薬が有効であれば逆にパーキンソン病の診断がより確実になります。長年にわたって内服していると薬の効いている時間が短縮する現象があらわれる患者さんもいます。副作用としては悪心、嘔吐などの消化器症状、幻覚(とくに幻視)、ジスキネジアとよばれる不随意運動が知られています。
ドパミンは神経細胞のドパミン受容体に結合することで情報を伝達しているのですが、この薬はドパミン受容体に結合することでドパミンと同様の作用を発揮する薬剤です。近年複数の種類の薬剤が発売され、いずれも特色があって医師は使い分けているのですが、ドーパと同様の副作用がより強く出る傾向があります。またこの系統の薬は麦角系、非麦角系にわけられますが、前者は心臓弁膜症の副作用があることがわかり、現在は非麦角系の薬剤が主流となっています。
ドパミンを分解する酵素の働きを妨げる薬剤で、治療歴が長くなってドーパの薬効時間が短くなり一日の中で調子の良い時間帯と悪い時間帯を生じた(日内変動)患者さんに有効で、ドーパの投与量を減らすこともできます。
ドーパを分解してしまうCOMTという酵素の働きを阻害し、レボドパの脳内への移行を高める作用をもちます。
もともとはインフルエンザウイルスに対する薬として開発されたユニークな薬です。神経細胞からのドパミンの放出を促す作用があるため補助的に用いられています。
他にも、かつて治療の主流であった抗コリン薬や、ゾニサミド、アデノシンA2A受容体拮抗薬、ドロキシドパなどがありますが、ここでは割愛します。
外科的治療としては、深部脳電極による電気刺激療法や、定位脳手術という治療がありますが、手術治療はまだ一般的ではありません。
パーキンソン病は原因不明の神経難病で、患者さん本人はもちろん、ご家族にとっても負担が大きいのですが、まずは神経内科で正しい診断をうけ、症状を緩和する薬物療法や病気に合わせたリハビリを行っていくことが重要です。当科はパーキンソン病をはじめとする神経変性疾患の診療を重視しており、発症初期からの診断、検査、リハビリ、薬物治療、薬の副作用対策のほか、進行期の誤嚥性肺炎や尿路感染などの内科的合併症にいたるまで、入院診療ふくめ積極的に行っています。パーキンソン病は厚生労働省の特定疾患(神経難病)に指定されていますので、介護サービスの利用などをあわせて適切な療養環境を整えるようにしています。