ここからヘッダーメニューです。 ここまでヘッダーメニューです。
ここからサイト内検索です。
ここから共通メニューです。 ここまで共通メニューです。
筋肉が炎症を起こす病気の総称です。主に体幹や手足の体幹に近い部位の筋力低下や筋萎縮、筋肉痛が出現します。具体的には、「布団を持ち上げられない」「洗濯物を干すときに腕が疲れる」「階段を登るのが大変になった」「ペットボトルのふたを開けられなくなった」などの自覚症状が出ます。
そのほか、話したり飲み込んだりするのも喉の筋肉の働きによるものなので、「言葉が不明瞭になった」「鼻声になった」「飲み込みが悪くなった」などの症状もみられることがあり、心臓や呼吸の筋肉も障害を受けることがあります。その場合、心不全や不整脈、呼吸障害を合併することがあります。
免疫系が自分の体の組織を攻撃する(自己免疫疾患といいます)疾患で、膠原病の仲間に分類されます。皮膚筋炎では、手指の関節がガサガサして硬くなる「機械工の手」、肘や膝関節にできる紅斑(ゴッドロン徴候)や、瞼の腫れぼったい皮疹(ヘリオトロープ疹)といった皮膚症状がみられることがあります。ご自身の血液の中に自分を攻撃してしまう、抗体という蛋白が検出されます。この疾患では、悪性腫瘍や自己免疫による間質性肺炎を合併することがあり、全身の検索が重要です。
名前の通り抗ミトコンドリア抗体が陽性となる筋炎です。この抗体は原発性胆汁性肝硬変という自己免疫疾患に特徴的な抗体として知られていますが、原発性胆汁性肝硬変を発症した方、あるいは発症していなくとも抗体が陽性の方に筋炎がみられることが知られています。不整脈や心不全、呼吸機能の低下などの合併症に注意して治療をする必要のある疾患です。
主には中高年以降で、ペットボトルが開けづらくなった、階段を上がりづらくなった、足が引っ掛かるようになったなどの症状から発症することが多い疾患です。組織検査をすると、筋繊維(筋細胞)の中に異常なタンパクが蓄積して「封入体」と呼ばれる構造がみられます。
HMG-CoA還元酵素阻害薬(スタチン系)と呼ばれる高脂血症の薬はLDL-コレステロール(悪玉コレステロール)を減少させ、血管障害の予防・再発予防に有用な薬ですが、中にはこれが引き金となって筋肉を壊してしまうことがあります。内服をやめると改善が得られることがある一方で、これが引き金となって自分の中にHMG-CoA還元酵素を攻撃する抗体(抗HMGCR抗体)ができると、これが筋肉を壊し、筋肉の障害を来します。スタチンの内服歴がない場合もあります。また抗SRP抗体という自己抗体によっても同様の病態が起きることが知られています。
※スタチンも特に脳や心臓の血管の動脈硬化に対して重要な役割を果たす薬ですのでこの心配のみで内服をしない、あるいはやめてしまうのは問題があります。これらの薬を内服していて不安な場合には医療機関でご相談ください。
*その他、薬剤やウイルス感染などに関連した筋炎も知られています。また成人してから筋力低下に気づいた場合にも、実は先天的な筋肉の異常(筋ジストロフィーなど)である可能性もあります。遺伝子疾患の場合、幼少期からかけっこが遅かった、など症状がみられることがありますが、大人になるまではっきり症状が分からないこともあります。
診断には①自覚的・他覚的な症状があるか、②採血で筋肉が壊れた時の値が高値になっているか、または自己抗体があるか、③針筋電図で筋肉の障害を示唆する所見があるか、④筋生検をして筋肉の障害があるか、を見て総合的に症状を把握することが必要です。
筋炎や代謝の異常、物理的圧迫などによって筋肉が壊れると、筋肉に含まれる酵素が血中に放出され高値になります。具体的にはCK(CPKと呼ばれることもあります)、GOT、GPT(AST、ALT)などです。AST、ALTは健康診断で肝酵素として測定されますが、CKは測定されません。筋肉痛や筋力低下があり、肝酵素高値である場合には、実は筋肉の病気が隠れていることもあります。また血中に筋炎で知られている自己抗体がないか調べることも有用です。先に述べた抗HMGCR抗体や抗ミトコンドリア抗体の他にも、抗SRP抗体、抗Jo-1抗体など様々な抗体の存在が知られています。
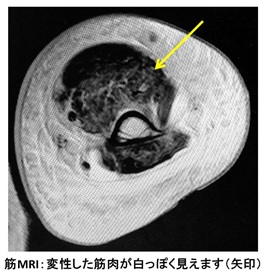
診察では筋肉の力を見ますが、CTでは筋肉の断面を撮影して、痩せている筋肉がどこか、脂肪組織におきかわって黒っぽくみえる筋肉がないかを診断します。これにより筋肉の変性がどの程度であるか判断をします。またMRIでは筋肉が炎症を起こしたところはむくみや脂肪のために違った色に写ります。筋力を測るほかに、これら画像検査で非侵襲的に筋肉の状態を判断し、針筋電図や筋生検を行う部位を決めるにあたって重要な情報を得ることができます。
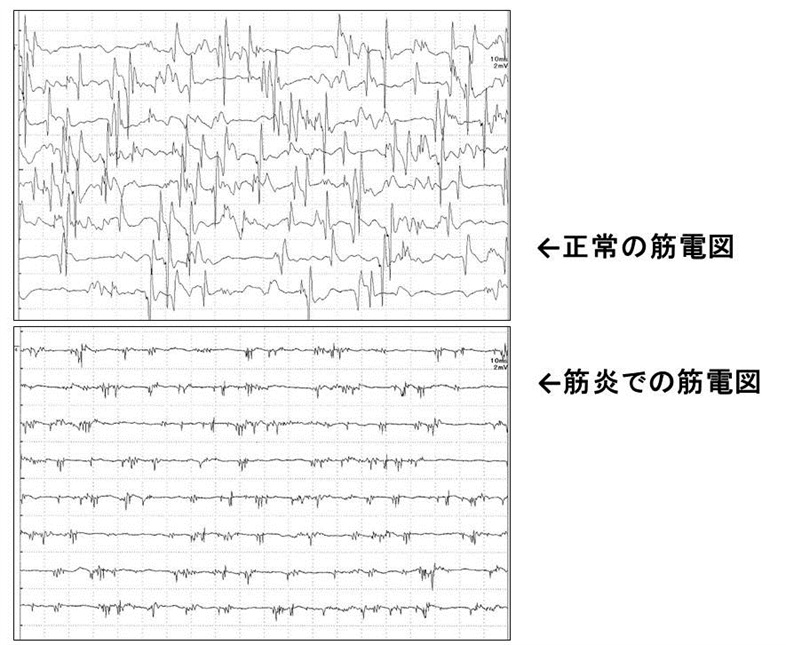
筋肉に針電極を刺して、直接筋肉の電気的な活動を観察する検査です。大きく分けて、①力を入れて筋肉の活動パターンをみる検査、②力を入れず安静にしたときの活動をみる検査 を行います。筋肉に炎症が起きているときには、筋肉に力を入れても活動が弱い、あるいは安静にしていても筋肉が異常に活動している(安静時電位)といった所見がみられます。疼痛を伴いますが、直接筋肉の活動を見ることができます。
腕や足などから、皮膚切開して筋肉を1~1.5㎝程度を切り出して検査をします。筋検体を色素で染めたのちに顕微鏡で観察します。例えば以下は筋肉をHE染色という方法で染めたものです。正常の筋肉(A)では、筋繊維は押し合い圧し合い並んでいますが、壊死性筋症の方の筋肉(B)では大きさがまちまちで、筋肉を構成する細胞が壊死と再生を繰り返しています。さらに拡大してみると壊れた筋肉に血球(標本では紫色に染色されています)が集まり処理しているのが見えます(当院では東京大学神経内科に筋組織の病理診断をお願いしています)。
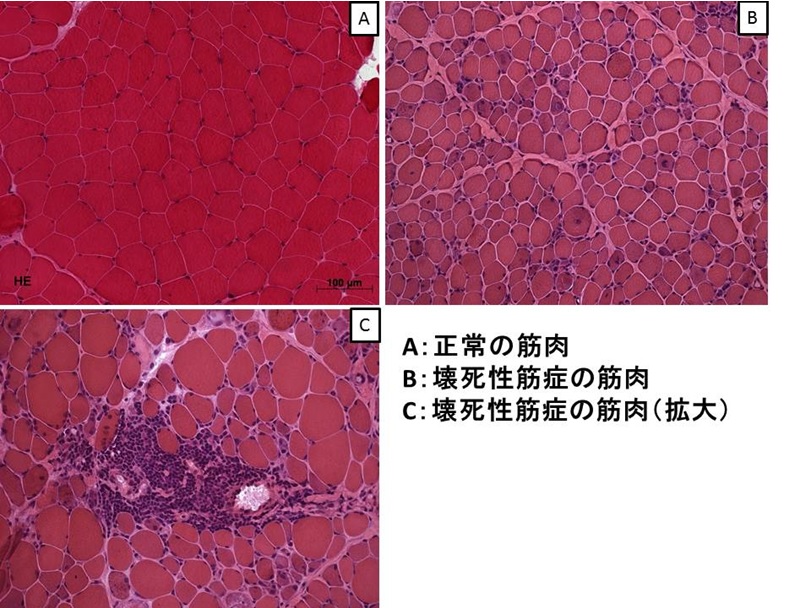
(A:正常の筋標本,B:壊死性筋症の筋標本)
先に述べたように、筋炎においては、筋肉のみならず、悪性腫瘍や間質性肺炎を起こすことがあります。CTでの全身の悪性腫瘍検索や、間質性肺炎の評価、呼吸機能検査が重要です。また定期的に心臓や飲み込みの機能を評価することも大切です。
自己免疫疾患であるため、基本的には免疫を抑制する治療を行い、炎症が強いうちにはさらに筋肉が壊れないよう、安静が必要になります。
薬剤治療は、ステロイドの大量点滴療法(パルス療法)や内服が多く行われます。ステロイドの量が多いときには、感染症にかかりやすく、高血糖などの合併症に注意する必要があるため入院加療が必要です。ステロイドで病勢が抑えきれないときには、他の免疫抑制剤を併用して内服したり、免疫グロブリンの大量点滴療法(IVIg)などを行ったりします。
ただし、封入体筋炎ではこれらの治療は効きにくいことが知られています。
病勢が落ち着いたのちは、リハビリを継続的に行うことが重要です。筋力低下に応じて補助具を調整し、日常生活の環境調整をすることが必要になります。
そのほか、飲み込みの筋力が低下したときには誤嚥性肺炎の危険を下げるために食事の形態を工夫したり、胃瘻を作成し栄養経路を確保したりすることが必要になります。呼吸機能が低下した場合には、呼吸を補助するマスクの装着(非侵襲的陽圧換気療法、バイパップ)や呼吸器の補助が必要になる場合もあります。
「筋炎」と一口に言っても様々な病態があります。総合的に検査をして病状を評価し、適切な治療やリハビリ、療養環境の調製を行うことが必要です。