ここからヘッダーメニューです。



ここからサイト内検索です。
ここから共通メニューです。 ここまで共通メニューです。





睡眠中に1時間当たり、呼吸が10秒以上停止する(無呼吸)あるいは弱くなる(低呼吸)頻度(無呼吸・低呼吸指数、AHI)が、平均5回以上あり、日中の眠気、怠さなどの自覚症状を伴う病気です。
SASは、無呼吸や低呼吸の原因が、上気道(口・鼻から喉頭までの気道)の閉塞によって生じる閉塞型睡眠時無呼吸症候群(OSAS)と、脳幹の呼吸中枢からの呼吸刺激が一時的・反復性に停止することによって生じる中枢型睡眠時無呼吸症候群(CSAS)、その混合型に分類されますが、大部分はOSASであり、ここではOSASを中心に説明します。
上気道は、周囲の筋肉の緊張により、内腔が狭くならないように維持されていますが、健康な人でも睡眠中は筋肉の緊張が低下するため、特に仰向けの体位では舌根部が背側に落ち込み、咽頭で上気道が狭くなりやすくなります(図1)。そこに、さらに上気道が狭くなる要因が重なると、上気道が完全に閉塞し(図2)、無呼吸・低呼吸が生じます。その結果、血液中の酸素濃度が低下したり、”息ができない”ことで眠りが浅くなったり、目が覚めてしまいます。すると、無呼吸・低呼吸が解除されますが、また眠ると再び無呼吸・低呼吸が生じ、これを繰り返すことになります。
上気道が狭くなる要因としては、舌や扁桃や軟口蓋などの咽頭軟部組織や、顔・顎の形態が挙げられます。上気道がもともと狭い場合には、肥満により上気道周囲に脂肪が着くことでさらに狭くなり、無呼吸・低呼吸を起こしやすくなります。従って肥満は、OSASを生じやすくする大きな危険因子ですが、肥満だけでOSASが生じるわけではありません。
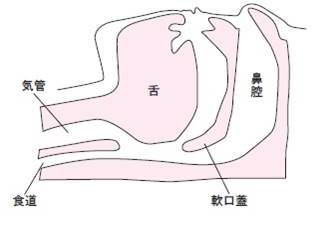
図1 上気道は開存
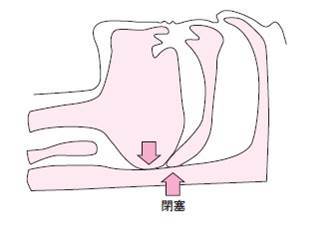
図2 上気道は閉塞
出典:「病気&診療 完全解説BOOK」(医学通信社発行)
自覚症状としては、日中の過度の眠気、朝起きた時に熟眠感がない・口が渇く・体の怠さ・集中力・作業力の低下があります。自動車運転により交通事故を起こす危険性が2~3倍高くなります。その他、夜間にたくさん尿が出て2回以上トイレに行く、寝汗をかく、寝相がわるい、睡眠中に窒息しそうで目が覚めるほか、抑うつ気分や性格の変化が生じることもあります。周囲の人から指摘される症状としては、睡眠中のいびきの他、息が止まっていることに気づかれる場合も多いです。
自覚症状・周囲からの指摘により、OSASを疑うことが出発点になります。日中の眠気の程度の評価として、エプワース眠気尺度が広く用いられています(表:判断点は、10点以下と11点以上)。
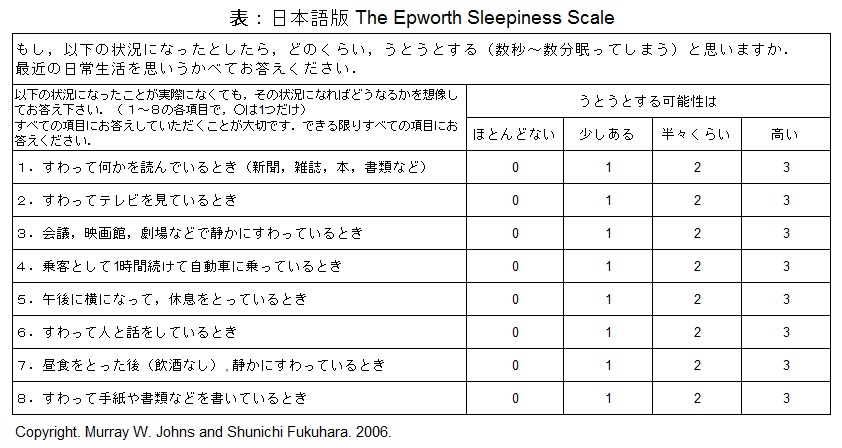
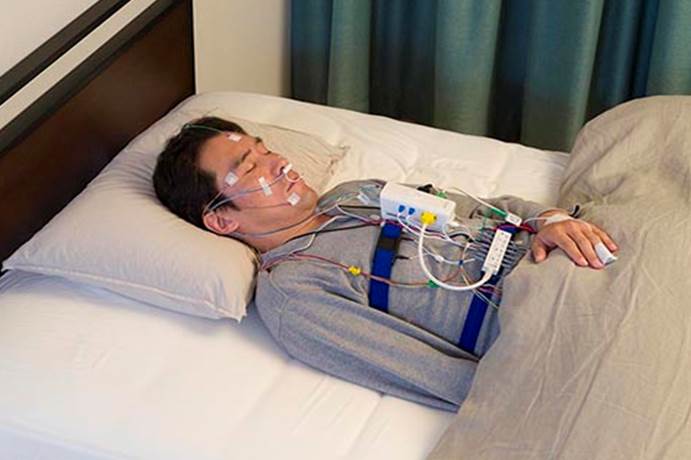
図3 PSG装置の装着状態
PSG検査は、一泊入院で実施するOSAS診断の標準検査で、脳波、眼球運動、筋電図、心電図、呼吸気流、呼吸運動、いびき音、経皮酸素飽和度などを記録する装置を装着して眠り(図3)、そのデータから睡眠状態と無呼吸・低呼吸および閉塞型か中枢型かなどを解析することができます。
PSG検査の結果、自覚症状があり、AHI≧5で、無呼吸・低呼吸の主体が閉塞型であれば、OSASと診断されます。重症度は、軽症:5≦AHI<15、中等症:15≦AHI<30、重症:AHI≧30と分類されています。
OSASは、日中の眠気などの日常生活への影響が大きい症状だけでなく、高血圧・虚血性心疾患・脳血管障害などを高率に合併し、生命予後に悪影響を生じる病気である点が重要です。AHI≧30では、全死亡※や心・血管疾患に伴う死亡の危険性が高まること、AHI≧15では、心筋梗塞・脳血管障害の既往がある場合、その再発の危険性が高まることが知られています。
※全死亡とは、脳卒中や心臓病、癌、その他によるすべての死亡の合計
OSASの治療の目的は、生命予後の改善や心筋梗塞・脳血管障害などの再発予防と、日中の眠気などの症状の改善です。主な治療法としては、持続陽圧呼吸(CPAP)療法、口腔内装置(OA)、手術、その他があります。
最も確実で、広く行われているのがCPAP療法です。これは、睡眠中にマスクを装着し、マスクを通じて機械で大量の空気を送り込むことで、上気道を陽圧(内部の圧力が外部より高い状態)に保ち、上気道が閉塞しないようにする(図4)治療法です。CPAP療法を行うことで、眠気やいびきなどの症状の改善の他、生命予後に関する危険性を解消することができるとされていますが、そのためにはCPAP療法を、睡眠時に十分な時間、継続的に実施することが必要です(図5)。
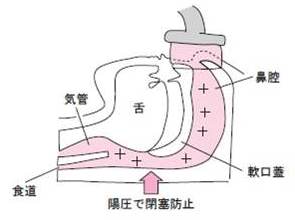
図4 CPAP療法の原理
出典:「病気&診療 完全解説BOOK」
(医学通信社発行)

図5 CPAP装置の使用状態
OAは、下顎を前方に移動・固定するための装置を、睡眠中、口腔に保持し、上気道の閉塞を防ぐものです。AHI<15あるいは心筋梗塞・脳血管障害などの合併症のないAHI<30の患者さん、あるいはCPAP療法を継続できない場合に使用されています。
手術は、著明な扁桃肥大や顔面奇形など特殊な場合を除きあまり選択されず、他の治療法が優先される場合が多くなっています。
その他の方法としては、側臥位睡眠(枕やリュックサックを背負って横向きで寝る)の他、肥満がある場合は減量が重要で、睡眠薬・飲酒を避けることなども挙げられます。