ここからヘッダーメニューです。



ここからサイト内検索です。
ここから共通メニューです。 ここまで共通メニューです。





乳腺におきる最も手強い病気が乳がんです。女性の罹患率(がんにかかる率)ナンバー1です。日本では、働き盛りの40~50歳の女性が最もかかりやすく、しかも10年前は欧米と比べて二十分の一程度の割合だったものが、この数年で数分の一まで増加してきています。
そのため、早期発見と適切な治療が完治への最善の道筋です。
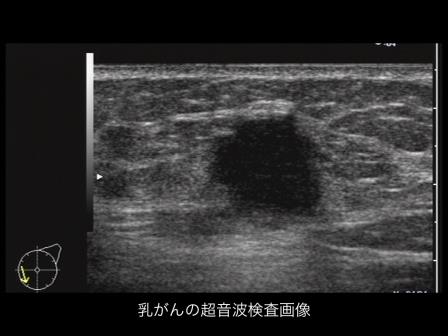
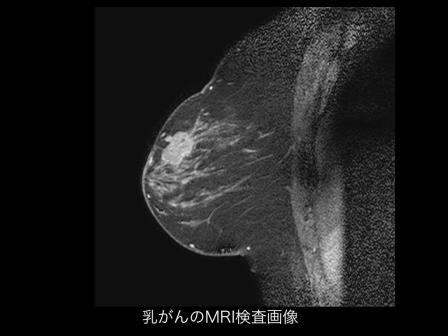
乳がんは、硬いしこりを認めて診断に至ることも多いのですが、最近は検診によってしこりを自覚せずに発見される「非触知乳がん」も多くなりました。「非触知乳がん」に多い非浸潤がんの段階で治療できれば、10年生存率はほぼ100%です。しこり以外にも、違和感や乳頭からの出血などの症状があれば、是非、乳腺外来を受診してください。
患者さんの乳がんのタイプにわけて専門的な判断を下し、治療を進める疾患が乳がんです。
| ルミナールA | ER陽性とPgR陽性、HER2陰性、Ki-67 20%以下 |
|---|---|
| ルミナールB HER2 陰性 | ER陽性、HER2陰性、Ki-67 20%以上 |
| ルミナールB HER2 陽性 | ER陽性、HER2陽性 |
| HER2高値 | ER陰性、PgR陰性、HER2陽性 |
| トリプルネガティブ | ER陰性、PgR陰性、HER2陰性 |
| ホルモン感受性 | エストロゲン受容体(ER)/プロゲステロン受容体(PgR);1%以上あれば陽性 |
|---|---|
| HER2 蛋白 | ハーセプテスト:3+ FISH法:2.0以上 で陽性 |
| 増殖因子 | Ki67(MIB1)index:20%(カットオフ値) |
乳がんの治療は、手術や放射線治療の局所療法と、内分泌療法、化学療法、分子標的療法の全身療法との組み合わせで進めます。針生検という方法で、がんの一部を針で取り、サブタイプ(表)と呼ばれるがんの性質を調べ(病理検査)、最も効果的な治療法を選択します。
場合によっては、化学療法や内分泌療法の全身への治療を先行して、がんを縮小させたうえで、その治療効果を確認して手術を行う術前療法を選択されることもあります。
最近行う全身治療では、手術前から治療効果の高い化学療法、分子標的療法、免疫チェックポイント阻害剤を組み合わせて行うことで、手術を選択する段階で腫瘍が消失している状態まで効果を発揮できる症例も増えています。
乳がんにおける個別化医療とは、患者さんのがん細胞の種類や特徴を詳しく調べ、その情報をもとに治療法を選択する医療のことを指します。
従来の治療法では、乳がんと診断された患者さんに対して、ある程度決まった治療法を行っていましたが、最近では、がん細胞の種類や遺伝子異常を詳しく調べ、患者さんのがんに最適な治療法を選ぶことが可能になりました。
具体的には、遺伝子検査や細胞表面タンパク質の測定などを行い、がん細胞が持つ特徴を分析します。そして、その情報をもとに、化学療法、放射線治療、ホルモン療法、免疫療法など、適切な治療法を選択することができます。
個別化医療により、患者さんに合わせた適切な治療法を選択し、治療効果を高めることが期待されています。
当センターでは、患者さんと家族の方々のニーズを尊重し、心身ともに安心できる環境づくりに努めています。
「Shared decision makin(SDM)」とは、医師と患者が治療方針や手術方法などについて共に情報を共有し、患者が自分に合った最適な治療方針を決定することを指します。
乳がん治療において、SDMは重要な考え方となっています。乳がんは治療法が多岐にわたり、患者の状態や治療法によって副作用や合併症のリスク、治療効果が異なるため、患者自身が治療方針を決めることが重要とされています。医師は、患者に治療法の選択肢やリスク、効果、副作用についてわかりやすく説明し、患者が理解しやすいようにサポートすることが求められています。
当センターでは、医師と患者さんが共に治療方針を決めるプロセスを大切にしています。適切な治療選択を含め、まずはご相談ください。
乳がんにおける手術の進歩は大きく、近年では整容性を考慮した、乳房を温存し病変を含めた乳房部分切除手術をする症例が6割以上を占めてきています。乳房を温存することで、身体的・精神的な負担が軽減されるとされています。
手術の際には、センチネルリンパ節生検が行われることがあります。センチネルリンパ節とは、腫瘍が最初に転移する可能性が高いリンパ節であり、手術時にセンチネルリンパ節を切除して検査することで、リンパ節転移の有無を確認することができます。この手法は、従来の複数のリンパ節を切除する方法に比べ、合併症のリスクが低く、回復期間も短いとされています。
乳房をすべて切除しなければならない場合、人工物(インプラント)や自家組織(筋肉や脂肪)で乳房を再建する手術も選択肢の一つになります。
乳房再建は、乳がんの手術で謬棒を全摘出する場合や、予防的な乳房切除を選択した場合に行うことができます。再建には、人工物であるシリコン製のインプラントや、自分自身の組織である脂肪や筋肉を利用した再建法があります。
インプラントを用いた再建は、手術時間が短く入院期間も短いため、回復が早く外見的な美しさが得られやすいことがメリットです。
一方で、インプラントによる再建では、将来的に再手術を必要とする場合がある点や、健康保険が適用されず、費用が高いことがデメリットとなります。
筋肉や脂肪を用いた再建法は、自分自身の組織を用いるため、体に負担が少なく自然な感触や外観が得られることがメリットです。
また、インプラントと違い再手術が必要ない場合が多く、健康保険が適用されるため、費用が安く抑えられる点もメリットとなります。
一方で、手術時間が長く、入院期間が長いことがデメリットとなります。
どちらの再建方法も、個々の患者さんの症状や体質、希望する外観などに応じて、適切な方法が選択されます。
マルチ遺伝子検査は、乳がんの遺伝的リスクを評価するために行われます。検査結果によって、がんの再発リスクや治療効果が予測されます。乳癌診療において、当院と連携をもつ東京大学医学部附属病院や東京医科歯科大学病院の遺伝診療部に上記検査を依頼することで、遺伝的リスクの高い患者に対する、個別化医療のための適切な治療法が提供されます。
大学病院の遺伝診療部では、遺伝子検査の専門知識を持つ遺伝カウンセラーが患者さんに対応し、適切な検査や結果の解釈、治療法の選択をサポートします。また、検査結果に応じて、患者さんに対して必要な遺伝カウンセリングを提供することもあります。遺伝子検査を受ける患者さんに対して、より精度の高いリスク評価が可能になり、個別化医療に基づいた治療計画が立てられます。
ここまで本文です。